کرونا؛ فیلی در تاریکی
گر این ویروس جهش پیدا کند، مدتی بعد فرم جهشیافته آن انتشار مییابد و آن وقت بزرگترین مشکل این است که دیگر نمیتوان دو بیمار مبتلا به کرونا را در یک اتاق، در دو تخت مجاور هم قرار داد.
کد خبر :
۷۹۸۴۲
بازدید :
۹۶۴۸

«شریفکرونا» عنوان وبینارهای شبانهای است که از سوی معاونت فرهنگی و اجتماعی دانشگاه صنعتی شریف با همکاری «مدارس میانرشتهای شریف» از ۲۳ فروردین تا ۳ اردیبهشتماه برگزار شد. در این برنامه، ۱۳ متخصص از حوزههای مختلف به بررسی ابعاد علمی، پزشکی، اجتماعی، فلسفی و روانشناختی پاندمی کرونا پرداختند.
مطالبی را که در ادامه از نظر میگذرانید خلاصه کوتاهی از نقطهنظرات میهمانان پنج شب اول این وبینار درباره موضوع یادشده است. تلاش نگارنده از تنظیم این گزارش بازتاب نقطه نظرات و رویکردهای مختلف نسبت به موضوع دنیاگیری ویروس کرونا است.
مولانا در دفتر سوم مثنوی معنوی سروده است: «دیدنش با چشم، چون ممکن نبود اندر آن تاریکیش کف میبسود». بدیهی است با آگاهی از جنبههای مختلف مسئله کرونا میتوان آن را بهتر درک کرد و با ابعاد گوناگون آن بیشتر آشنا شد.
ساختار و عملکرد ویروس SARS-CoV-۲
دکتر «احسان عارفیان»، ویروسشناس دانشگاه تهران درباره خانواده coronaviridae و جنسهای مختلف آن صحبت کرد و گفت: این خانواد سه جنس مختلف دارد: آلفا، بتا و گاما. گونه SARS-CoV-۲ متعلق به جنس بتا کروناویروس است و هفتمین ویروس از خانواده coronaviridae است که ایجاد عفونت میکند.
عارفیان در ادامه به بررسی دقیق ساختار ویروس SARS-CoV-۲ پرداخت و درباره نحوه عملکرد آن توضیح داد. گفتنی است بررسی ساختار و نحوه عملکرد ویروس اهمیت دارد، زیرا شناخت دقیق آن هدایت گر ساخت و تولید واکسن خواهد بود.
اپیدمی ویروس کرونا و اهمیت بهداشت عمومی
دکتر «شراره اسکندریه»، متخصص اپیدمیولوژی دانشگاه علوم پزشکی تهران سخنان خود را با توضیحاتی درباره خانواده کروناویروسها، اپیدمیولوژی کووید-۱۹ و دوره کمون آغاز کرد. در ادامه درباره راههای کنترل اپیدمی، اهمیت قطع زنجیره انتقال و نیز اقدامات بهداشتی مؤثر سخن گفت. از ویژگیهای خوب وبینار ایشان، ارائه آمار و ارقام دقیق با استناد به منابع معتبر ازجمله مرکز کنترل و پیشگیری بیماری و سازمان بهداشت جهانی بود.
همتکاملی انسانها و میکروبها
دکتر «هادی صمدی»، زیست شناس و فیلسوف تکاملی به تأثیر استفاده از مواد ضدعفونیکننده بر سلامت جسمی-روانی انسانها اشاره کرد. وی گفت: به ازای هر ارگانیسم چیزی حدود ۳۷ تریلیون سلول داریم و ۱۰۰ میلیارد باکتری، ویروس و قارچ در بیرون از بدن ما زندگی میکنند که به مجموعه آنها میکروبیوم بدن انسان میگویند.
این میکروارگانیسمها نقش مهم نادیدهای دارند و مصرف آنتیبیوتیکها و ضدعفونیکنندهها به کاهش تنوع آنها منجر میشود. کمشدن تنوع میکروبیوم میتواند اختلالات ایمنی، آسم، سندروم روده تحریکپذیر، احتلالات خلقی و روانی نظیر افزایش بروز افسردگیهای درازمدت، ولی خفیف و استرسهای مزمن را در پی داشته باشد.
نتیجه پژوهشی نشان داد موشهایی که فاقد میکروبیوم هستند دچار اختلالاتی در حل مسئله میشوند؛ این اختلال در جنس نر بیشتر مشاهده میشود. علاوه بر آن کودکان مبتلا به اُتیسم و نیز کودکانی که به روش سزارین به دنیا آمدهاند در مقایسه با کودکان دیگر میکروبیوم متفاوتی دارند. تغییر میکروبیوم انسان با انقلاب کشاورزی و پیدایش صابون آغاز شد. استفاده از صابون به قرن هجدهم بازمیگردد و تنها اشراف قادر به تهیه آن بودند.
سالها پس از آن در ابتدای قرن بیستم آلمانیها مواد شوینده را اختراع کرده و به این ترتیب انقلابی در شستوشو به وجود آمد. چرا وجود میکروبیومها مفید است؟ هر قدر سیستم ایمنی بدن ما مواجهه بیشتری با میکروبیوم گستردهتری داشته باشد، پاسخهای بیشتری را میتواند برای سالهای بعد در حافظهاش ذخیره کند. به این ترتیب احتمال بیمار شدن فرد کاهش مییابد.
یکی دیگر از پیامدهای دنیاگیری ویروس کرونا پرهیز از دستدادن به دلیل جلوگیری از انتقال ویروس است. دستدادن باعث افزایش هورمون اکسیتوسین در افراد میشود؛ در نتیجه دستندادن، با کاهش ترشح این هورمون افراد به یکدیگر کمتر اعتماد کرده و این امر خود منجر به کاهش معاملات اقتصادی میشود.
مشخصات بالینی و رادیولوژی کووید-۱۹
دکتر «عبدالرضا ناصرمقدسی»، نورولوژیست در آغاز صحبتهایش به نکات مهم سخنان اخیر «تدروس اهانوم» دبیرکل سازمان بهداشت جهانی پرداخت. اولین مورد قطع بودجه سازمان بهداشت جهانی از سوی دولت آمریکا بود. این رقم چیزی حدود ۵۰۰ میلیون دلار بود که قطع آن ضربه بزرگی به سازمان وارد کرده است. موضوع دیگر آنکه سه واکسن بیماری کووید-۱۹ وارد مرحله کارآزمایی بالینی شده است.
با این حال واکسنها در خوشبینانهترین حالت حدود ۱۸ ماه دیگر وارد بازار میشوند و مسئله دیگر مطرح شدن مشکلات مربوط به سلامت روان است و نکته آخر آنکه تستهای تشخیص کووید-۱۹ که مهمترینشان PCR است تنها در ۵۰ درصد موارد کمککننده است.
او در ادامه به ارائه آمار نهچندان امیدوارکننده از مبتلایان و کشته شدهها پرداخت و به مسئله خطرناک تشکیل خوشههای بیماری در کشورهایی، چون آفریقا و افغانستان اشاره کرد. خوشههای بیماری از این جهت حائز اهمیتاند که امکان سرایت ویروس به مناطق دیگر را به شدت بالا میبرند.
از سوی دیگر گزارشی از یک مورد جدید ابتلا به ویروس ابولا در جمهوری کنگو، در حالی که تصور میشد این بیماری ریشهکن شده است، متخصصین را در شوک سنگینی فرو برد. بازگشت دوباره ابولا میتواند نشانهای از ناتوانی ما در برابر مهار یک ویروس باشد و آشکار است که باید هشیارتر عمل کنیم. دکتر «ناصرمقدسی» افزود برای درک بهتر اهمیت دنیاگیریها باید دیدی تاریخی به موضوع داشته باشیم.
در سال ۱۹۱۸ یعنی در زمان دنیاگیری ویروس آنفلوانزای اسپانیایی بیش از ۵۰ میلیون نفر جان خود را بر اثر ابتلا به آن از دست دادند. آمریکا به دلیل رعایت فاصله اجتماعی و استفاده از ماسک کمترین تلفات انسانی را داشت. در آن زمان یعنی در سال ۱۲۹۳ در ایران دولت در دست احمدشاه قاجار بود و به دلیل ناکارآمدی دولت و هجوم نیروهای روس و انگلیس ویروس آنفلوانزای اسپانیایی وارد ایران شد.
از سویی دیگر به دلیل نبود سیستم بهداشت و درمان نظاممند در آن زمان بیماریهایی، چون وبا، کمخونی و مالاریا در ایران بیداد میکرد. علاوه بر آن مشکل سوءمصرف تریاک، عدم حفظ فاصله اجتماعی و موارد بهداشتی دیگر کشتار وسیعی را در ایران رقم زد. در حال حاضر نیز ویروس کووید-۱۹ آمده و تا زمان حداقلی تولید واکسن آن که ۱۸ ماه است غیر از رعایت توصیههای بهداشتی و حفاظتی کار دیگری نمیتوانیم انجام دهیم.
به نظر میرسد باید با این بیماری و زندگی کردن با آن خو بگیریم. در خصوص این بیماری هرچه پیش میرویم مشکلات تازهای رخ مینمایند؛ ازجمله مشکلات شدید اقتصادی در ایران که خود نیز به درست اجرا نشدن قرنطینه دامن زده است. کمبود کارهای تحقیقاتی و پژوهشی از یک طرف و شوخی تلخ چین در خصوص ارائه آمارهای غلط و مقالاتی با دادههای ساختگی باعث سردرگمی متخصصان شده است.
علاوه بر آن در ایران نیز از شرح حال و مشخصات دقیق بالینی بیماران خبری نیست و متأسفانه پایگاه داده قابل استنادی در این خصوص وجود ندارد. این امر خود نشان از ضعف سیستم پژوهشی جامعه علمی ما دارد و منجر به سردرگمی در نحوه مقابله با این ویروس میشود. او در ادامه به بررسی ساختار ویروس کووید-۱۹، علائم بالینی آن و درمانهای موجود (ضد ویروسی، سرکوبگرها و درمان حمایتی نظیر اکسیژنرسانی) اشاره کرد و مجددا در پایان بر ضرورت رعایت توصیههای بهداشتی تأکید کرد.
مسائل غیرکرونایی ویروس کرونا
دکتر «سیدحسن حسینی»، فیلسوف دین از دانشگاه شریف به مقالات منتشرشده در خصوص کرونا اشاره کرده و گفت: بین مقالات منتشرشده در ژورنالهای تخصصی و عمومی دو جریان را میتوانید ببینید: اول افرادی که مسئله کرونا را به مثابه بحرانی کمسابقه یا بیسابقه میدانند و دسته دوم اندیشمندان و متفکرانی که درباره آن معتدلتر سخن گفته و گرچه آن را مسئلهای مهم دانسته، اما نه آنچنان در سطح افراطی و در تقابل با بشریت تلقی میکنند. «یووال نوح هراری» نویسنده کتاب انسان خردمند جزء آن دسته از متفکرانی است که مسئله دنیاگیری ویروس کرونا را بسیار پیچیده و بغرنج میداند و آن را از سطح ساده تا بسیار پیچیده تحلیل میکند.
هراری با نقد سخنان رئیسجمهور آمریکا میگوید در گذشته آمریکاییها هنگام بروز چنین بحرانهایی در دنیا نقش رهبری ایفا میکردند و اکنون چنین نقشی ندارند. او شخص رئیسجمهور آمریکا را یکی از عوامل بحران در آسیب کرونا میداند و خودمحوری او را خطری بزرگ برای بشریت برمیشمارد.
مسئله دیگری که «هراری» مطرح میکند نظارت و کنترل دقیق و تکنولوژیک دولتها به حوزه سلامت و پزشکی است. در حال حاضر بسیاری از اطلاعات پزشکی شهروندان در اختیار دولتها قرار دارد و این نظارت دولتها بر شهروندان میتواند به سمت ابزارهای تکنولوژیک رفته و شرایط واپسگرایانهای را از آنچه به آن جامعه آزاد و دموکراتیک مینامیم رقم زند.
«نوام چامسکی»، زبانشناس آمریکایی جزء آن دسته افرادی است که نگاهی ملایمتر به مسئله کرونا دارد و بر این اعتقاد است که میتوان در برابر آن به پیروزی رسید. از نظر «چامسکی» احتمال نابودی بشر بر اثر دو بحران تسلیحات هستهای و تغییرات اقلیمی بسیار محتملتر است تا به دلیل کرونا.
دکتر «حسینی» در ادامه به نقد نظرات و پیشبینیهای «هراری» و «چامسکی» پرداخت و در ادامه درباره ابعاد الهیاتیای که ویروس کرونا با خود به وجود آورده است، سخن گفت. او درباره مسئله شر و رنج و خداباوری، انقلاب معرفتی، عملکرد عقلانی رهبران دینی و در نهایت مرگآگاهی توضیحاتی ارائه کرد.
ارتقای سلامت، سیستمهای پیچیده و مدیریت کرونا
دکتر «نسترن کشاورز محمدی»، متخصص سیستمهای پیچیده و دانشیار دانشگاه علوم پزشکی شهید بهشتی به انقلابهایی که بهداشت عمومی تاکنون از سر گذرانده است، اشاره کرد و گفت: انقلاب اول زمانی شکل گرفت که بشر موفق شد موجود زندهای را به عنوان عامل بیماریزا از فرد بیمار جدا کرده و به عنوان متهم بیماری معرفی کند. از این زمان به بعد اولین رویکرد علمی به سلامت ایجاد شد و به رویکرد زیستی یا پزشکی شهرت یافت.
در نتیجه این رویکرد به سلامت بود که علم طب گسترش پیدا کرد و با توسعه دارو و واکسن بشر توانست بسیاری از همهگیریها را مغلوب کند. بستر شکلگیری انقلاب دوم زمانی مهیا شد که در برخی کشورها ازجمله کشورهای اروپایی دیگر مهمترین علت مرگ، بیماریهای واگیرداری، چون طاعون نبود. از اینجا به بعد افراد جان خود را به دلایلی از جمله سوءمصرف الکل، روابط جنسی ناایمن و... از دست میدادند.
در این زمان بود که دیگر علم پزشکی و تئوری میکروبها نمیتوانست کمککننده باشد و روانشناسی پا به میدان نهاد. به این ترتیب رویکردی روانشناختی به سلامت ایجاد شد که ثمره آن رشته «آموزش بهداشت» بود. این رویکرد سعی در تغییر عادات و رفتارهای مردم داشت. در سال ۱۹۸۶ از سوی وزیر بهداشت کانادا الگوهای جالب و متفاوتی درباره وضعیت سلامت مردم کانادا منتشر شد.
طبق این گزارش افراد طبقه محروم طولعمر کوتاهتری داشتند، میزان ابتلای بالاتری به بیماریها را دارند و میزان مرگومیر در آنها بالاتر است. عوامل تعیینکننده سلامت به فاکتورهایی بستگی داشت که نه علم پزشکی میتوانست چندان ورودی به آن داشته باشد و نه علم روانشناسی.
اکنون وقت آن بود که جامعهشناسان به میدان آیند. به این ترتیب بهداشت عمومی با انقلاب سوم مواجه شد و به این ترتیب توجه ویژهای به عوامل اجتماعی به عنوان فاکتورهای ایجادکننده بیماری معطوف شد. کشورهای زیادی این انقلابها را گذرانده و در حال حاضر با رویکردی اجتماعی به مسائل حوزه سلامت مینگرند.
چرا آگاهی ما از رویکرد به کار برده شده مهم است؟ زیرا نحوه تعریف ما از مشکل، تعیینکننده نوع راهکارهاست. کشورهایی مانند کانادا و کشورهای اسکاندیناوی که از شاخصهای سلامت خوبی برخوردارند، سالهاست که رویکردی اجتماعی به سلامت اتخاذ کردهاند. درک معاصر از تعیینکنندههای سلامت در جهان به ترتیب ذیل است:
۱- عوامل بالادستی در سطح کلان یعنی عوامل اجتماعی، اقتصادی، فیزیکی، فرهنگی و محیطی ۲- عوامل میاندستی (عوامل بینابینی) یعنی عوامل روانی-اجتماعی و عوامل رفتاری ۳- عوامل پاییندستی (سطح خُرد) یعنی فاکتورهای فردی غیرقابل اصلاح و سیستمهای فیزیولوژیک. مطابق با منشور اتاوا (۱۹۹۸) ارتقای سلامت اینگونه تعریف میشود: فرایندی که افراد را قادر میکند تا روی شرایط زندگیشان کنترل داشته باشند تا سلامتشان ارتقا پیدا کند.
طبق این منشور پنج استراتژی وجود دارد: قوانین، سالمسازی محیط، تقویت اقدام اجتماعی، آموزش و خدمات پزشکی. به نظر میرسد در برخی از کشورها از جمله ایران این روند معکوس است. موضوع مهم بعدی علم پیچیدگی است؛ مجموعهای از علوم که تمرکز آن بر مطالعه پیچیدگی و درک سیستمهای پیچیده است.
سیستم پیچیده به سیستمی گفته میشود که دارای مجموعهای از اجزای متنوع با این ویژگیهاست: ۱- تعامل اجزا ۲- تأثیرپذیری اجزا از هم ۳- توانایی یادگیری (با اطلاعات موجود بتواند از تجربه گذشتهاش استفاده کند ۴- خودسازماندهی ۵- مبتنی بر قوانین ۶- قرارگیری در یک شبکه.
با این توصیف وقتی در مورد همهگیری ویروس کرونا سخن میگوییم از ورود یک سیستم پیچیده به سیستم پیچیده دیگری صحبت میکنیم. روابط علی و معلولی در سیستمهای پیچیده خطی نبوده و یکی از ویژگیهای آن عدم قطعیت و عدم پیشبینیپذیری دقیق است.
اکنون به نظر میآید در آستانه انقلاب چهارم سلامت عمومی قرار داریم و آن رویکرد سیستمی به سلامت و علم پیچیدگی است. سلامت محصول پیچیده تعامل عوامل متنوع زیستی، شناختی، اجتماعی، فنی و محیطی است. در سیستمهای پیچیده رفتار بسیار وابسته به شرایط اولیه و نقطه شروع است در نتیجه هر کشور باید با در نظر گرفتن وضعیت و شرایط موجود از جمله فرهنگ، زیرساخت، وضعیت اقتصادی، اقلیمی و... تصمیمات مناسبی را اتخاذ کند. ما در حال حاضر در کشورمان رویکرد کلنگر به مسئله کرونا نداریم، گردش اطلاعات خوبی وجود ندارد و رویکردمان به ویروس، فرد، جامعه، بازار، اقتصاد و تغییرات آن سادهانگارانه بوده نه پیچیدهمحور.
کرونا: راهکارها و هزینهها
دکتر «سیدعلی حسینی اسفیدواجانی»، متخصص سیستمهای پیچیده و استادیار دانشکده فیزیک دانشگاه شهید بهشتی در رابطه با مهار کرونا سخن گفت و سه راهبرد پیشنهاد داد:
۱- ادامه سیاستهای فاصله اجتماعی نیمبند فعلی یا هموارسازی اپیدمی: آنطور که پیداست این اصلیترین سیاستی است که در کشورمان در حال اجراست. در این حالت ماهی چند هزار نفر به این بیماری مبتلا میشوند که تختهای بیمارستانی جوابگوست.
۲- ایمنی گلهای که به آن ایمنی جمعی نیز گفته میشود: چنانچه اجازه دهیم همه افراد جامعه به خیابان بیایند و بعد نسبت به بیماری ایمن شوند و انتظار داشته باشیم که ایمنی تا سال بعد باقی بماند؛ در این حالت بدن ۸۰ درصد افراد کمکم به ویروس مقاوم میشود که البته در مورد آن نیز هنوز ابهاماتی وجود دارد که در ادامه به آن اشاره میشود.
۳- اتخاذ سیاست جمعی، کنترل اپیدمی: مدلی که در کره جنوبی، ایتالیا و بسیاری از کشورها اجرا میشود و در چین به طور سفت و سختی اجرا شد. مطابق با آن بعد از ۱ الی ۲ ماه که تعداد مبتلایان کاهش یافت با روشهایی مانند اپلیکیشن ماسک و رهگیری از مردم بخواهیم با موبایل و از طریق جیپیاس مسیرهایشان را ثبت کنند؛ چنانچه تعداد بیماران کم باشد میتوان آمار رفتوآمد مبتلایان را در نقشه مشاهده کرد و به کمک آن افرادی که در تماس با آنها بودهاند را پیدا کرد.
دولت به این افراد حقوق داده آنها را ملزم به اقامت در خانهشان میکند و در صورت شکست قرنطینه از سوی افراد، جریمه مشخصی برایشان در نظر گرفته میشود. به این ترتیب روند سرایت بسیار کند میشود تا انتشار ویروس مهار شود. آشکار است اجرای هر سیاست هزینههای بهداشتی و انسانی، روانی، اجتماعی و اقتصادی در پی دارد.
ریسک جهش ویروس، فروپاشی نظام درمانی، آثار احتمالی بلندمدت، بومی شدن ویروس از جمله پیامدهای بهداشتی و انسانی خواهد بود. قدرت انتشار سریع این ویروس و نیز جهشپذیری آن از عواملی است که راهبرد ایمنی گلهای را با چالش جدی مواجه میکند و ممکن است هزینههای انسانی جدی را به دنبال داشته باشد.
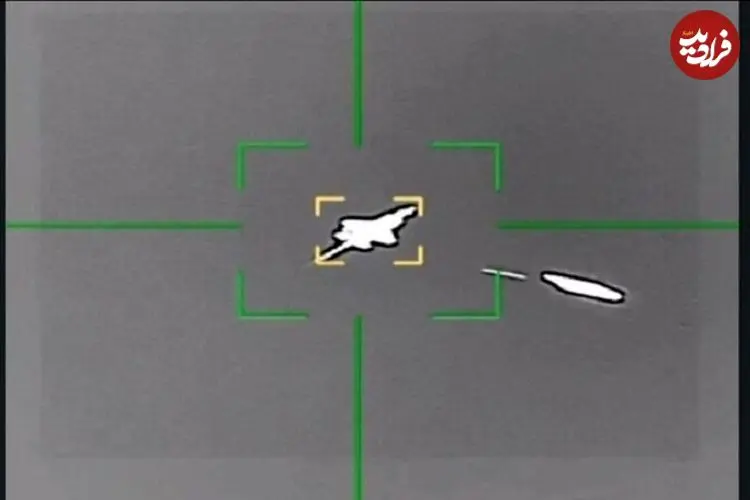
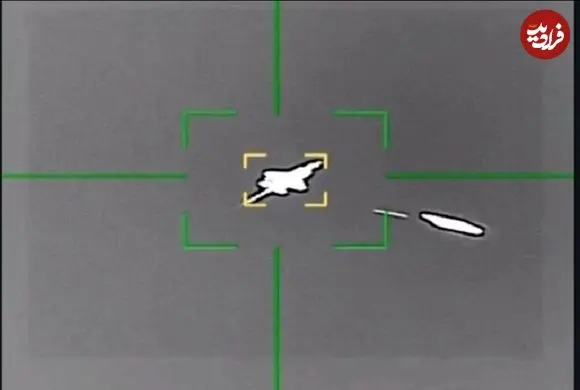
طبق تحلیلی که از دادههای ایتالیا به دست آمد نرخ سرایت بیماری کووید-۱۹ حدود چند هزار مورد در ماه است. اگر این ویروس جهش پیدا کند، مدتی بعد فرم جهشیافته آن انتشار مییابد و آن وقت بزرگترین مشکل این است که دیگر نمیتوان دو بیمار مبتلا به کرونا را در یک اتاق، در دو تخت مجاور هم قرار داد؛ چون معلوم نیست مریض دوم به همان ویروس فرم اول مبتلا باشد یا نوع جهشیافته آن.
از طرفی ایمنی گلهای نیز راهبرد پر ریسک و خطرناکی است. با توجه به نرخ بالای سرایت این ویروس اگر بگذاریم تعداد زیادی از مردم به آن مبتلا شوند، ممکن است ویروس وارد بدن پستانداران شده و اگر بداقبال باشیم مانند ویروس مرس که در خاورمیانه بومی شد، ویروس جدید کرونا نیز بومی شده و ریشهکن کردن آن دشوار شود.
سؤال کلیدی این است آیا سیاستهای هموارسازی و یا اپیدمی گلهای از نظر اقتصادی راهبردهای ارزانی هستند؟ طرفداران فرضیه هر دو سیاست هموارسازی و ایمنی گلهای بر این باورند مردم به خیابان میآیند و طی یک ماه تا یک سال به بیماری مبتلا میشوند و پس از ابتلای بیش از نود درصد افراد جامعه ویروس راهی برای انتقال ندارد و زنجیره انتقال خودبهخود پایان میپذیرد. اما اشتباه کلیدی اینجاست که برخلاف تصور طرفداران ایمنی گلهای اکثریت جامعه راه احتیاط را در پیش گرفتهاند و ایمنی گلهای رخ نخواهد داد.
حتی اگر بخشی از جامعه به اجبار یا از روی بیتفاوتی به خیابان بیایند، پس از انتشار اخبار مربوط به مرگ، خودقرنطینگی مجددا رنگ جدی به خود خواهد گرفت؛ بنابراین بدیهی است عمده افراد جامعه بهطور همزمان به خیابان نخواهند آمد. حتی اگر به خیابان بیایند با سطح بهداشت فعلی اپیدمی کل جامعه رخ نخواهد داد. بنابراین دو حالت وجود دارد: حالت اول در یک مقطع یک همهگیری چند میلیونی رخ خواهد داد.
حالت دوم همواره همهگیری زیر سطح اشباع تخت بیمارستانی خواهد بود. اگر همهگیری چند میلیونی رخ بدهد، چه میشود؟ در یک همهگیری چند میلیونی برای ۱۹درصد مبتلایان به تخت بیمارستانی نیاز است. در نبود تخت بسیاری از افراد با وضعیت وخیم پشت درهای بیمارستان به انتظار میمانند.
افراد بایستی کمبود اکسیژن را در خانه تحمل کنند که ضمن کاهش شانس بهبودی باعث ایجاد رعب در جامعه خواهد شد. نتیجه آن یک خودقرنطینگی شدید و طولانیمدت توسط طبقه متوسط و افراد ثروتمند خواهد شد. در صورتی که همهگیری چند میلیونی رخ دهد با خانهنشینی بلندمدت طبقه متوسط و مرفه جامعه و کاهش شدید تولید و مصرف روبهرو خواهیم بود و چنانچه همهگیری میلیونی رخ ندهد جامعه تا زمان کشف واکسن یا درمان موثر در جهان در بیم و امید زندگی میکند و شرایط فعلی ادامه مییابد.
بخشی از مردم سر کار میروند، اما چند پدیده، تولید ناخالص را به شدت کوچک خواهد کرد. بخش بزرگی از جامعه تا زمان کنترل اپیدمی یا کشف ویروس حتی اگر خودقرنطینگی را بشکنند مشتری خدمات پرریسکی همانند رستورانها، کافیشاپها، آرایشگاهها، خدمات تفریحی، توریستی، فرهنگی همانند سینما، ورزشی و... نخواهند بود.
این امر به کاهش رونق بازار پوشاک، تعطیلی یا کاهش فعالیت بخشی از بنگاههای کوچک، کاهش سرمایهگذاریهای جدید و تسلسل ورشکستگیها منجر میشود. با این تفاصیل ایزولاسیون از طریق نصب اپلیکیشن و رهگیری، ایجاد هزینه برای اعمال پرریسک (مثلا برداشت کارمزد بیشتر در صورت استفاده از دستگاههای خودپرداز)، تحلیل درست دادهها و اعمال پروتکل برای تمامی هابها راهی امکانپذیر است. علاوه بر آن برآمدن از پس هزینههای ایزولاسیون و رهگیری نیز با داشتن برنامه امری امکانپذیر است.
۰